القرنية، المعروفة بالنافذة الشفافة في الجزء الأمامي من العين، تلعب دوراً حيوياً في الرؤية. توفر القرنية ثلثي قدرة التركيز للعين وتعتبر أساسية للحفاظ على صورة واضحة وحادة. ومع ذلك، يمكن أن تتأثر القرنية بعدة حالات مختلفة، بما في ذلك الأمراض الالتهابية، العدوى، واضطرابات الشكل. تشمل بعض حالات القرنية الشائعة:
- التهاب القرنية: عدوى / التهاب في القرنية.
- خدش القرنية: خدش على القرنية ناتج عن إصابة أو ضعف في الطبقة الخارجية (الجلد الخارجي للقرنية).
- جسم غريب في القرنية: جسم غريب يتضمن نفسه سطحياً على سطح القرنية.
- فتحة القرنية: جرح جزئي أو كامل السماكة في القرنية نتيجة للإصابة.
- مرض القرنية: حالة تسبب في ترقق وتشوه القرنية.
- ندبات القرنية: نتيجة للإصابة أو الالتهاب السابق في القرنية.
- الخلل الوراثي في القرنية: حالات موروثة تسبب تعتيم تدريجي للقرنية نتيجة لمنتجات الأيض.
الأعراض:
تختلف الأعراض التي يُعاني منها الشخص اعتماداً على سبب المشكلة. يمكن أن تشمل هذه الأعراض:
- الألم
- الاحمرار
- حساسية الضوء
- رؤية مزدوجة
- رؤية ضبابية
الفحص / التشخيص:
Corneal Topography
OCT
Specular microscopy
Slit lamp examination
إذا كنت تعاني من أي أعراض تتعلق بالقرنية أو تحتاج إلى تقييم شامل، فنوصيك بتحديد موعد مع أخصائي القرنية الخبير في عيادة رؤيا. لقد خضع أخصائيونا لتدريب متخصص شامل في هذا المجال ويعملون بتفانٍ على تشخيص وعلاج مختلف حالات القرنية لضمان الصحة البصرية والعينية المثلى لمرضانا.


القرنية المخروطية
القرنية المخروطية (KC) هي اضطراب في العين يؤدي إلى ترقق تدريجي للقرنية. قد يؤدي ذلك إلى رؤية ضبابية، ورؤية مزدوجة، وقصر النظر، والاستجماتيزم غير المنتظم، وحساسية الضوء مما يؤدي إلى تدني جودة الحياة. عادة ما تتأثر كلتا العينين. في الحالات الأكثر شدة، قد يُرى تندب أو دائرة داخل القرنية.
على الرغم من أن السبب غير معروف، يُعتقد أنه يحدث بسبب مزيج من العوامل الوراثية والبيئية والهرمونية. المرضى الذين لديهم والد أو شقيق أو طفل مصاب بالقرنية المخروطية لديهم خطر أعلى يتراوح بين 15 إلى 67 مرة لتطوير توسع القرنية مقارنةً بالمرضى الذين ليس لديهم أقارب مصابين. تشمل العوامل البيئية المقترحة فرك العينين والحساسية. تتضمن الآلية الأساسية تغييرات في شكل القرنية لتصبح على شكل مخروط. يتم التشخيص في أغلب الأحيان بواسطة الطبوغرافيا. تقيس الطبوغرافيا انحناء القرنية وتخلق “خريطة” ملونة للقرنية. تسبب القرنية المخروطية تغييرات مميزة جدًا في مظهر هذه الخرائط، مما يسمح للأطباء بتشخيص الحالة.
الأسباب
القرنية المخروطية لها أسباب متعددة، تؤدي إلى قرنية أكثر مرونة من المعتاد وتبدأ في الترقق والتضخم للأمام، مما يؤدي إلى تقليل الرؤية وزيادة الاستجماتيزم. يمكن أن تكون موروثة، حيث تم تحديد رابط كروموزومي. ترتبط القرنية المخروطية أيضًا بالأمراض التحسسية مثل حمى القش، والأكزيما، والربو، على الرغم من أنها تتطور عادة حول سن البلوغ وترتبط بشدة بفرك العينين، الذي يمكن أن يسرع من تقدمها. مرتدو العدسات اللاصقة هم أيضًا في خطر أعلى.
الكشف المبكر عن القرنية المخروطية أمر بالغ الأهمية لتحقيق أفضل النتائج، ويمكن تحقيق ذلك من خلال طبوغرافيا القرنية. إذا تُركت دون علاج، يمكن أن تؤدي القرنية المخروطية إلى ضعف بصري كبير وربما العمى.
الأعراض
- رؤية ضبابية ومشوشة
- زيادة قصر النظر أو الاستجماتيزم (عندما لا تتمكن عينك من التركيز كما يجب)
- عدم القدرة على ارتداء العدسات اللاصقة. قد لا تتناسب بشكل صحيح وتصبح غير مريحة
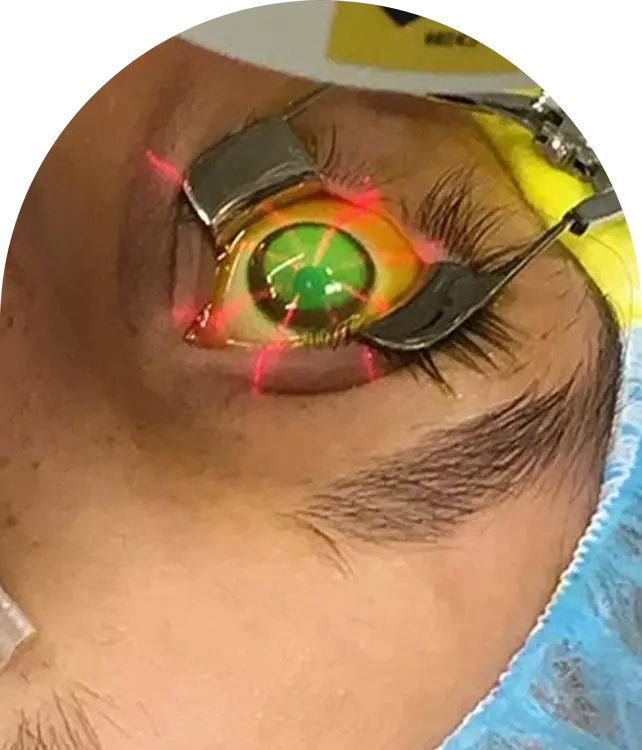
العلاج غير الجراحي
- النظارات: يمكن أن توفر رؤية جيدة في المراحل المبكرة من الحالة وعادة ما تساعد في تصحيح الاستجماتيزم قصر النظر.
- العدسات اللاصقة الصلبة أو الصلبة على الصُلبة: عندما لا تعمل النظارات، عادة ما توفر العدسات اللاصقة الصلبة والعدسات الصلبة على الصُلبة رؤية جيدة جدًا إذا تمكن المريض من تحملها؛ ينبغي أن يتم تركيبها بواسطة أخصائي العدسات اللاصقة
العلاج الجراحي
- CXL – الربط المتقاطع لكولاجين القرنية مع الريبوفلافين (فيتامين B2): هذه التقنية تقوي القرنية وتوقف تقدم القرنية المخروطية.
- الحلقات داخل القرنية: تُدخل هذه الحلقات في القرنية وتعيد تشكيل مخروط القرنية، مما يجعله أكثر استواءً وشكلاً منتظمًا وموقعًا مركزيًا. تُحسن هذه العملية الرؤية لدى العديد من المرضى الذين لا يمكنهم تحمل العدسات اللاصقة ولديهم قرنيات صافية وقرنية مخروطية أقل تقدماً. يقوم ليزر الفيمتو ثانية بإنشاء أنفاق ونقاط دخول للحلقات، مما يضمن إجراءً آمنًا وموثوقًا.
- عدسات لاصقة قابلة للزرع ذات محاور مائلة (Toric Implantable Contact Lenses): لحالات القرنية المخروطية المستقرة مع رؤية جيدة باستخدام النظارات، تُستخدم العدسات اللاصقة القابلة للزرع بعد استقرار الحالة بربط القرنية المتقاطع. يمكن لهذه العدسات أن تقضي على الحاجة إلى الوسائل البصرية وتحسن توازن الرؤية بين العينين.
- تصحيح القرنية العلاجي الضوئي (PTK): على الرغم من أن مرضى القرنية المخروطية ليسوا مرشحين لـ LASIK أو تصحيح الليزر التقليدي، فإن بعضهم يستفيد من علاج محدود بالليزر لتحسين عدم انتظام سطح القرنية عندما لا يمكن تحمل العدسات اللاصقة. يتم عادةً دمج PTK مع الربط المتقاطع للقرنية إما خلال نفس الإجراء أو بعده.
- زرع القرنية: مخصص للمراحل المتقدمة من القرنية المخروطية، يشمل زرع القرنية زراعة سماكة جزئية (زراعة الصفيحة الأمامية العميقة = DALK) أو زراعة سماكة كاملة (زراعة اختراقية = PK). ومع ذلك، فإن الحاجة إلى هذه الإجراءات تتناقص بسبب التشخيص المبكر المحسن للقرنية المخروطية وفعالية الربط المتقاطع للقرنية في استقرار الحالة، مما يمنع وصولها إلى مراحل متقدمة في معظم الحالات.
زرع القرنية
القرنية هي نافذة نسيجية شفافة في مقدمة مقلة العين، تسمح بدخول الضوء وتوفر التركيز لرؤية واضحة. يمكن للأمراض أو الإصابات أن تتسبب في أن تصبح القرنية غائمة أو تغير شكلها، مما يعوق المرور الطبيعي للضوء إلى العين ويؤثر على الرؤية.
تتكون القرنية من ثلاث طبقات رئيسية: طبقة خارجية رقيقة، وطبقة داخلية رقيقة، وطبقة وسطى سميكة. قد تؤثر بعض الحالات فقط على الطبقة الداخلية (البطانة)، مما يؤدي إلى وذمة القرنية (تورم) وغشاوة.
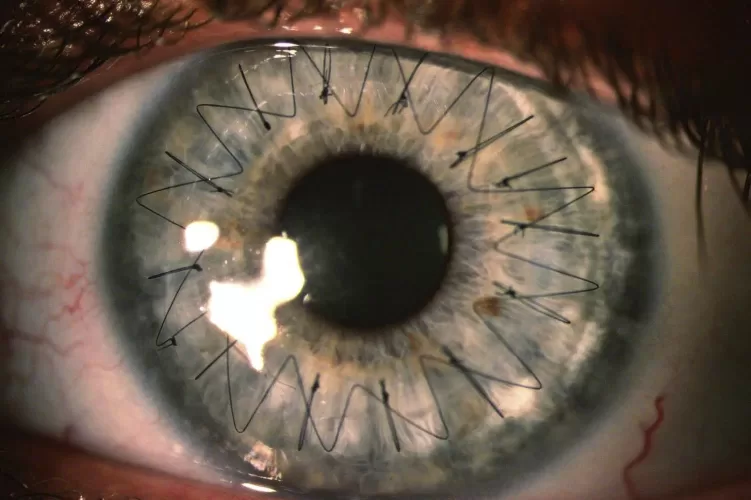

أنواع زراعة القرنية:
- زراعة القرنية الأمامية العميقة (DALK)
- زراعة القرنية البطانية (DSAEK وDMEK)
- زراعة القرنية كامل السماكة (PKP)
زراعة القرنية الأمامية العميقة (DALK)
تشمل زراعة القرنية الأمامية العميقة (DALK) إزالة الطبقات الخارجية من القرنية واستبدالها بنسيج من متبرع، مما يؤدي إلى زراعة قرنية بسمك جزئي. تتطلب العملية عادةً استخدام الغرز، والتي تتم إزالتها عادةً بعد حوالي عام من الجراحة. يحقق حوالي 90٪ من المرضى رؤية جيدة بما يكفي للقيادة، رغم أنه قد يكون من الضروري استخدام النظارات أو العدسات اللاصقة لتحقيق رؤية مثلى. في بعض الحالات، قد تكون هناك حاجة لعمليات جراحية إضافية.
الاستجماتيزم شائع بعد DALK وقد يتطلب تصحيحًا باستخدام النظارات أو العدسات اللاصقة أو من خلال تدخلات جراحية إضافية مثل تصحيح الرؤية بالليزر أو زرع عدسة داخل العين بعد إزالة جميع الغرز.
زراعة القرنية البطانية (DSAEK وDMEK)
تتضمن زراعة القرنية البطانية (EK) استبدال الطبقة الداخلية من القرنية بطبقة من المتبرع، يتم إدخالها من خلال شق صغير دون الحاجة إلى خياطة الطعم. تمثل هذه العملية المتقدمة نوعًا جديدًا من زراعة القرنية مع تقليل كبير في المضاعفات.
توفر زراعة القرنية البطانية أوقات تعافي أسرع مقارنة بزراعة القرنية بسمك كامل، ويرجع ذلك أساسًا إلى الشق الصغير وعدم وجود مشاكل مرتبطة بالغرز مثل الاستجماتيزم أو الغرز المكسورة أو الالتهابات.
زراعة القرنية كامل السماكة (PKP)
تشمل زراعة القرنية الاختراقية (PKP) زراعة بسمك كامل حيث يتم إزالة جميع طبقات القرنية واستبدالها بطعم قرنية صحي. يحقق حوالي 75٪ من المرضى رؤية مناسبة للقيادة، على الرغم من أن البعض قد يحتاج إلى وسائل مساعدة بصرية أو جراحات إضافية.
تشمل المخاطر المرتبطة بـ PKP والتي تعتبر غير شائعة رفض زراعة القرنية، فشل الطعم، الجلوكوما، تكوين المياه البيضاء، والاستجماتيزم العالي.
تُجرى جميع عمليات زراعة القرنية عادةً تحت التخدير العام أو الموضعي وتستغرق حوالي ساعة واحدة لإكمالها. يتم عادةً إخراج المرضى في نفس اليوم بعد الجراحة ويتطلب استخدام قطرات العين الستيرويدية لمدة عام تقريبًا، أو أقل في حالة زراعة القرنية البطانية.
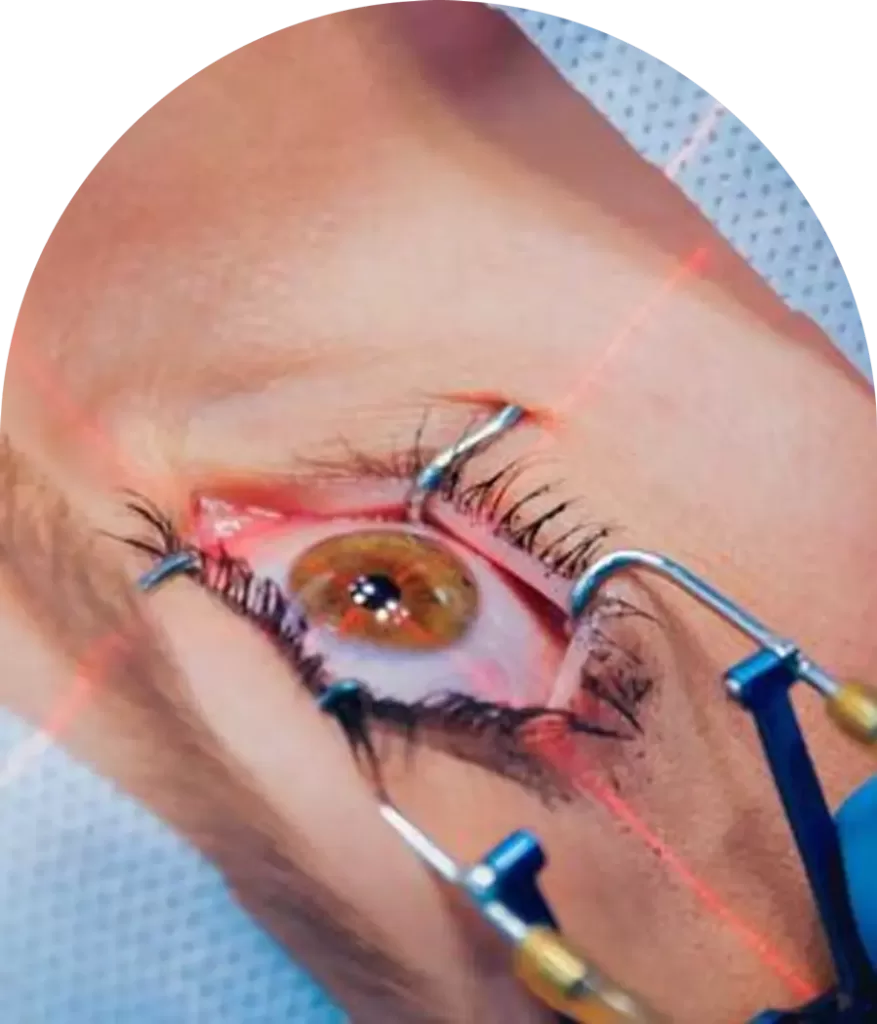
تصليب القرنية
الربط المتقاطع للقرنية (CXL) هو علاج للمرضى الذين يعانون من القرنية المخروطية، ويهدف إلى منع تقدم حالتهم. ناجح في أكثر من 90٪ من الحالات، يوقف CXL التدهور عن طريق تقوية القرنية. تتفاقم القرنية المخروطية بسبب ضعف القرنية، ويحقق CXL ذلك باستخدام الضوء فوق البنفسجي وقطرات الريبوفلافين (فيتامين B2) لتحفيز الربط المتقاطع لألياف القرنية. تحاكي هذه العملية تصلب القرنية الطبيعي المرتبط بالعمر، والمعروف بالربط المتقاطع الطبيعي.
الحالات المرتبطة
القرنية المخروطية
هي ترقق تدريجي للقرنية، النافذة الأمامية الشفافة للعين. إلى جانب العدسة داخل العين، تركز القرنية الضوء على الشبكية. عادةً، تكون القرنية هيكلًا أملسًا، مستديرًا، على شكل قبة. ومع ذلك، في حالة القرنية المخروطية، تصبح رقيقة جدًا وغير منتظمة، وغالبًا ما تبرز من المركز أو أسفل المركز مثل المخروط. يتسبب هذا التفاوت في رؤية ضبابية لا يمكن تصحيحها بالكامل بالنظارات وحدها.
علاج CXL
يوصى بهذا العلاج للمرضى الذين تظهر فحوصاتهم تفاقم القرنية المخروطية أو الذين هم في خطر مرتفع، مثل الأطفال. العلاج غير جراحي بشكل كبير، ويتضمن استخدام قطرات التخدير الموضعي لضمان الراحة أثناء العملية. يتم تطبيق قطرات فيتامين B2 (ريبوفلافين) بشكل متكرر لمدة تتراوح بين 10-20 دقيقة، ثم يتم توجيه الضوء فوق البنفسجي على القرنية لمدة حوالي 10 دقائق. يقوي هذا القرنية ويمكن أن يبطئ أو يوقف تقدم المرض.
بينما يهدف العلاج إلى تحسين الرؤية، قد تكون النظارات أو العدسات اللاصقة لا تزال ضرورية. في بعض الحالات، قد يكون هناك تحسن طفيف في أعراض القرنية المخروطية بعد العلاج. يمكن أيضًا دمج الربط المتقاطع للقرنية مع إجراءات أخرى مثل زراعة الحلقات داخل القرنية أو علاجات الليزر السطحية المحددة إما بشكل متزامن أو متتابع.
الأسئلة الشائعة
على عكس أمراض العيون التقليدية، تعد القرنية المخروطية حالة مزمنة ومستمرة مدى الحياة ولا تحل من تلقاء نفسها. تشمل خيارات علاج القرنية المخروطية الربط المتقاطع للكولاجين، وزرع العدسات التوريكية الفاقعة داخل العين، وزرع الحلقات داخل القرنية، وفي الحالات الشديدة، زراعة القرنية. تهدف هذه التدخلات إلى إدارة تقدم الحالة وتحسين النتائج البصرية للمرضى المصابين بالقرنية المخروطية.
بناءً على احتياجات كل مريض، قد يشمل بروتوكول علاج القرنية المخروطية النظارات، العدسات اللاصقة الصلبة على الصلبة، العدسات اللاصقة الخاصة الأخرى، وعلاجات لجفاف العين. مع التركيبة الصحيحة من العلاجات، يمكن لمرضى القرنية المخروطية تحقيق رؤية 20/20، مما يعالج تحدياتهم البصرية بشكل فعال.
قد تزيد العوامل التالية من خطر الإصابة بالقرنية المخروطية:
- العوامل الوراثية: المرضى الذين لديهم تاريخ عائلي من القرنية المخروطية أو الذين يعانون من اضطرابات نظامية معينة، مثل متلازمة داون، هم أكثر عرضة للإصابة بالقرنية المخروطية.
- التهاب العين المزمن: يمكن أن يسهم الالتهاب المستمر الناجم عن الحساسية أو المهيجات في تدمير نسيج القرنية مما قد يؤدي إلى تطور القرنية المخروطية.
- فرك العين: يرتبط فرك العين المزمن بتطوير القرنية المخروطية وقد يكون أيضًا عامل خطر لتقدم المرض.
- العمر: غالبًا ما يتم اكتشاف القرنية المخروطية في سنوات المراهقة. بشكل عام، يكون المرضى الشباب الذين يعانون من القرنية المخروطية المتقدمة أكثر عرضة للحاجة إلى شكل من أشكال التدخل الجراحي مع تقدم المرض.
العديد من مرضى القرنية المخروطية غير مدركين أنهم مصابون بالمرض. الأعراض المبكرة هي ضبابية طفيفة في الرؤية أو تدهور تدريجي في الرؤية لا يمكن تصحيحه بسهولة. تشمل الأعراض الأخرى للقرنية المخروطية:
- الوهج والهالات حول الأضواء
- صعوبة في الرؤية ليلاً
- تهيج العين أو الصداع المرتبط بألم العين
- زيادة الحساسية للضوء الساطع
- تدهور مفاجئ أو تغيم في الرؤية